Escherichia coli

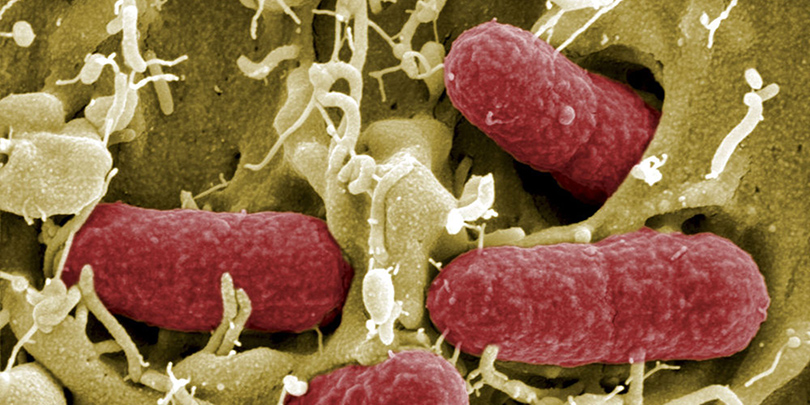
Escherichia coli (E. coli) est une bactérie qui s’établit dans le tube digestif de l’homme et des animaux à sang chaud. La majorité des souches de E. coli sont inoffensives, quelques-unes seulement sont pathogènes. C’est le cas des souches de E. coli dites entérohémorragiques (ECEH). Ces dernières provoquent des diarrhées sanglantes et produisent une puissante toxine à l’origine du syndrome hémolytique et urémique (SHU). Régulièrement, des souches d’ECEH sont la cause d’intoxications alimentaires via la consommation de produits animaux mal cuits ou consommés crus. Les fruits et les légumes frais, ayant été en contact avec ces souches peuvent être également à risque.
SYMPTÔMES DE L’INFECTION
Les symptômes provoqués par ECEH apparaissent entre 3 et 8 jours après l’infection. Il s’agit de douleurs abdominales et de diarrhées, lesquelles peuvent évoluer vers des formes sanglantes (colites hémorragiques). Des vomissements et de la fièvre peuvent aussi survenir.
Parallèlement, les toxines produites par ECEH (appelées Shiga-toxines en raison de leur ressemblance avec celles produites par Shigella dysenteriae ou Bacille de Shiga) détruisent la paroi des vaisseaux sanguins et causent des problèmes de coagulation ainsi que d’hypertension artérielle. Chez 10% des personnes infectées, la dissémination des Shiga-toxines provoque un syndrome hémolytique et urémique (SHU), mortel dans 3 à 5% des cas. Ce dernier est caractérisé par une atteinte de la fonction rénale et par une baisse de la concentration des cellules sanguines (globules rouges et plaquettes). Un quart des personnes souffrant de SHU développe aussi des complications neurologiques qui peuvent aboutir à un état de coma.
ÉPIDÉMIOLOGIE
Les ECEH peuvent être à l’origine de toxi-infections alimentaires (TIA) graves. Les premières données épidémiologiques remontent à 1982, date à laquelle la première souche d’ECEH a été isolée lors d’une flambée de TIA survenue aux Etats-Unis. L’épidémie avait été provoquée par des hamburgers dont les steaks hachés étaient insuffisamment cuits. Depuis, les ECEH ont engendré de nombreuses autres flambées épidémiques et représentent donc un problème de santé publique. Un des sérotypes les plus fréquemment responsables de ces infections est O157:H7.
En 1996, le Japon a connu une importante épidémie de TIA provoquée par le sérotype O157:H7. Suite à la consommation de graines germées de radis, 9578 cas ont été recensés. En 2011, une souche de ECEH appartenant au sérotype O104:H4 a provoqué un épisode comparable en Europe. Á la fin de l’épidémie, dont le foyer initial était l’Allemagne, les autorités sanitaires européennes faisaient état de plusieurs milliers de personnes intoxiquées et de 47 décès. Après enquête, des graines germées de fenugrec importées d’Egypte ont été désignées comme étant la source de l’épidémie.
L’incidence des infections par ECEH est variable selon les classes d’âge. Elle atteint son maximum chez les enfants de moins de 3 ans. Cependant, dans le cas de l’épidémie européenne survenue en 2011, 7 personnes sur 10 touchées étaient des adultes de sexe féminin. Cette répartition inhabituelle des cas parmi la population peut en grande partie s’expliquer par les différences d’habitudes alimentaires : les femmes, plus grandes consommatrices de crudités que les hommes, ont été davantage touchées par l’épidémie.
En France, la plus grande épidémie liée à des steaks hachés surgelés contaminés date de 2005. Les autorités sanitaires avaient enregistré 69 cas, dont 57 concernaient des enfants âgés de moins de 13 ans.
TRANSMISSION
La transmission des pathogènes de type ECEH survient majoritairement lors de la consommation d’aliments contaminés. Les produits concernés sont généralement la viande crue ou insuffisamment cuite, les produits laitiers au lait cru, et plus rarement les produits végétaux crus. Le réservoir naturel des ECEH étant principalement le tube digestif des bovins, la contamination peut également survenir lors de la traite ou l’abattage de ces animaux. Les matières fécales des ruminants présents dans le sol, dans le fumier et dans l’eau (mares, ruisseaux) sont aussi une source possible de contamination.
La transmission interhumaine de ECEH est également possible, mais elle survient plus rarement. Dans la majorité des cas, elle a lieu de l’enfant à l’adulte, par exemple lors de la toilette de nourrisson.
TRAITEMENT
La plupart des antibiotiques sont déconseillés pour traiter les infections à ECEH. En détruisant les bactéries, ces derniers entraînent la libération de Shiga-toxines dans l’organisme, ce qui peut aggraver le SHU. Pour éviter cette situation, la stratégie thérapeutique privilégiée consiste à combler les déficiences occasionnées par les Shiga-toxines (chute des globules rouges, des plaquettes, atteinte rénale) par transfusion, dialyse, et échanges plasmatiques.
Les épisodes diarrhéiques sont, quant à eux, traités de manière symptomatique : les patients sont réhydratés, mais ne prennent pas d’anti-diarrhéiques, afin de permettre l’élimination de la bactérie et ses toxines dans les selles.
PRÉVENTION ET RECOMMANDATIONS
Les connaissances actuelles ne permettent pas de réduire l’incidence de ECEH au sein des populations bovines. En revanche, via des tests, il est possible de déterminer si un animal est porteur de la bactérie. Le cas échéant, la viande peut subir un traitement bactéricide qui consiste à la chauffer ou à l’irradier. Ces techniques, bien qu’étant efficaces, ne garantissent pas systématiquement l’absence d’ECEH dans les aliments. Pour se prémunir efficacement des infections par ECEH, il faut respecter l’application de pratiques d’hygiène strictes tout au long de la chaine alimentaire, du producteur au consommateur.
Le personnel impliqué dans la production et la préparation de produits végétaux et animaux crus doit être formé aux bonnes pratiques d’hygiène.
Concernant les consommateurs et les cuisiniers, il est possible d’éviter la plupart des infections par ECEH en respectant les recommandations suivantes :
– cuire à cœur la viande hâchée de bœuf en particulier chez les enfants de moins de 5 ans ;
– les jeunes enfants et les personnes âgées doivent éviter de consommer des fromages au lait cru ;
– laver les fruits, les légumes et herbes aromatiques surtout s’ils sont consommés crus ;
– se laver les mains avant de préparer les repas et aussi souvent que nécessaire ;
– veiller à l’hygiène du matériel en cuisine, notamment lorsqu’il a été en contact avec de la viande crue, afin d’éviter les contaminations croisées ;
– séparer les aliments cuits des aliments crus ;
– éviter le contact de très jeunes enfants (moins de 5 ans) avec les animaux de ferme, notamment les bovins, ovins et leur environnement ;
– ne pas boire d’eau non contrôlée sur le plan microbiologique (puits, source).
Source : Institut Pasteur
Recent Posts
Gâteaux, bonbons : alerte sur les nanoparticules
100 % des produits testés contenaient des nanoparticules ! [...] Les résultats de cette expérience ont…
Comment éliminer les toxines ?
Après toute une série de repas festifs, de menus caloriques, de boissons alcoolisées ou gazeuses,…
Le plastique, pas si fantastique !
Le plastique pollue l'environnement, nous le savons tous. Il faut aussi rappeler que les objets…
Comment manger sainement pendant la pause déjeuner ?
Au travail, la pause déjeuner se fait souvent sur le pouce, en quelques minutes et…
Manger sainement, c’est vraiment possible ?
Ces dernières années, le bio et le sain se sont imposés avec insistance dans nos…
Saucisses et merguez aux salmonelles
La société L’Atelier du Valois a procédé au rappel de lots de "Plateau panaché" suite…

